“Velika hirurgija” danas predstavlja jedan od vodećih globalnih izazova za javno zdravlje. Sa više od 300 miliona operacija godišnje i oko 8 miliona smrtnih ishoda, hirurški mortalitet se po svom opterećenju praktično izjednačio sa kardiovaskularnim bolestima i malignitetima. Trenutne brojke govore da između 1% i 4% pacijenata ne preživi postoperativni period, dok se do 15% njih suoči sa ozbiljnim morbiditetom.
Iako je kardiopulmonalni test opterećenjem (ergospirometrija) neprikosnoven u povezivanju fizičke spremnosti sa ishodom, realnost kliničke prakse je drugačija. Nedostatak specijalizovane opreme i obučenog osoblja onemogućava njegovu rutinsku primenu. Zbog toga su vodeće svetske smernice prihvatile subjektivnu procenu pacijenta kroz metaboličke ekvivalente (MET) kao standardni pristup. Decenijama se vodimo binarnom logikom: pacijent koji ne može da dosegne 4 MET-a (ekvivalent penjanju stepenicama do drugog sprata) smatra se bolesnikom lošeg funkcionalnog statusa.
Šta je već poznato o ovoj temi
- Samoprocena funkcionalnog kapaciteta izražena kroz MET široko se koristi kao binarna varijabla (MET <4) u preoperativnoj proceni rizika.
- Dokazi o pouzdanosti samoprocene MET u predikciji postoperativnih ishoda su neujednačeni.
Šta ovaj rad donosi novo
- Niži funkcionalni kapacitet (niži MET) povezan je sa većim mortalitetom nakon 30 i 365 dana, kao i sa manjim brojem dana provedenih kod kuće (DAH).
- U poređenju sa bolesnicima sa MET ≥9, mortalitet raste u svim nižim MET kategorijama, sa jasnim porastom rizika kako MET opada – posebno izraženim nakon 365 dana.
Međutim, klinički dokazi o validnosti ovakve procene su, u najmanju ruku, protivrečni. Dok pojedine studije sugerišu da samoprocena MET-a ne korelira idealno sa postoperativnim morbiditetom, velike meta-analize potvrđuju povezanost vrednosti ispod 4 MET-a sa komplikacijama, ali uz veliku heterogenost podataka i jasnu sugestiju da binarni prag zahteva reviziju.
Upravo tu nastaje praznina u našem znanju. Nedostaje nam preciznija, „high-resolution“ kategorizacija MET-a koja bi bolje predvidela ne samo preživljavanje, već i druge ishode, poput broja dana koje će pacijent provesti kod kuće, živ i van bolnice (DAH).
Cilj ove velike studije objavljene u Anesthesiology bio je upravo to: utvrditi da li detaljnije kategorisani MET skorovi mogu preciznije stratifikovati rizik od kratkoročnog i dugoročnog mortaliteta, kao i postoperativnog morbiditeta. Istraživanje je dizajnirano kao dual-centrična, prospektivna opservaciona kohortna studija, sprovedena u okviru Univerzitetske bolnice Karolinska (lokaliteti Solna i Huddinge) u Švedskoj. Analizom su obuhvaćeni svi odrasli pacijenti podvrgnuti elektivnim nekardiohirurškim procedurama u trogodišnjem periodu (2020–2023).
| Kovarijable | MET 1 n = 437 |
MET 2–3 n = 3.691 |
MET 4–5 n = 7.580 |
MET 6–8 n = 9.633 |
MET ≥ 9 n = 6.131 |
|---|---|---|---|---|---|
| Starost (medijana [IQR]), godine | 73 [59–80] | 73 [63–80] | 70 [57–77] | 63 [50–73] | 48 [34–60] |
| Pol (%), žene | 230 (53) | 2.285 (62) | 4.635 (61) | 5.154 (54) | 2.904 (47) |
| Telesna masa (medijana [IQR]), kg | 76 [64–92] | 75 [65–90] | 76 [65–89] | 76 [66–88] | 75 [65–85] |
| Indeks telesne mase (BMI) (medijana [IQR]), kg/m² | 27 [22–32] | 27 [23–31] | 26 [23–30] | 26 [23–29] | 25 [22–27] |
| Pušači, n (%) | 2 (0,5) | 28 (0,8) | 49 (0,7) | 38 (0,4) | 23 (0,4) |
| Hipertenzija, n (%) | 233 (54) | 2.112 (58) | 3.664 (49) | 3.223 (34) | 857 (14) |
| Hronična opstruktivna bolest pluća (HOBP), n (%) | 86 (20) | 445 (12) | 467 (6,2) | 250 (2,6) | 34 (0,6) |
| Dijabetes tip 2, n (%) | 106 (25) | 833 (23) | 1.130 (15) | 831 (8,7) | 152 (2,5) |
| Srčana slabost, n (%) | 84 (19) | 389 (11) | 310 (4,1) | 167 (1,8) | 26 (0,4) |
| Atrijalna fibrilacija ili flater, n (%) | 95 (22) | 642 (18) | 789 (10) | 558 (5,9) | 110 (1,8) |
| Ishemijska bolest srca, n (%) | 74 (17) | 516 (14) | 695 (9,2) | 500 (5,3) | 86 (1,4) |
| Periferna vaskularna bolest, n (%) | 14 (3,2) | 95 (2,6) | 102 (1,4) | 36 (0,4) | 8 (0,1) |
| Hemoglobin (medijana [IQR]), g/L | 126 [112–140] | 129 [116–141] | 132 [120–143] | 136 [126–146] | 140 [129–149] |
| Kreatinin (medijana [IQR]), μmol/L | 77 [58–100] | 74 [60–94] | 72 [60–88] | 73 [62–85] | 74 [64–85] |
| Albumin (medijana [IQR]), g/L | 34 [30–36] | 35 [32–38] | 36 [34–39] | 37 [35–39] | 39 [36–41] |
| Operativni rizik, n (%) | |||||
| Nizak | 189 (43) | 1.543 (42) | 3.016 (40) | 3.636 (38) | 2.467 (40) |
| Srednji | 227 (52) | 1.902 (51) | 3.832 (51) | 5.076 (53) | 3.370 (55) |
| Visok | 21 (4,8) | 246 (7) | 732 (9) | 921 (9) | 294 (5) |
| ASA fizički status, n (%) | |||||
| I | 2 (0,5) | 78 (2) | 366 (5) | 1.225 (13) | 2.276 (37) |
| II | 42 (10) | 886 (24) | 3.605 (48) | 5.683 (59) | 3.104 (51) |
| III | 274 (65) | 2.489 (68) | 3.492 (46) | 2.655 (28) | 731 (12) |
| IV | 103 (24) | 189 (6) | 89 (1) | 42 (0,4) | 9 (0,1) |
| Opšta anestezija, n (%) | 330 (77) | 3.157 (86) | 6.911 (92) | 9.034 (94) | 5.949 (97) |
| Spinalna anestezija, n (%) | 79 (18) | 729 (20) | 1.293 (17) | 1.456 (15) | 730 (12) |
| Epiduralna anestezija, n (%) | 45 (10) | 413 (11) | 1.136 (15) | 1.373 (14) | 572 (9) |
| Periferni nervni blok, n (%) | 127 (29) | 1.110 (30) | 2.424 (32) | 2.888 (30) | 1.352 (22) |
| Lokalna anestezija, n (%) | 157 (36) | 1.082 (30) | 2.130 (28) | 2.747 (29) | 1.949 (32) |
| Trajanje anestezije (medijana [IQR]), min | 125 [79–204] | 161 [102–243] | 175 [113–266] | 187 [121–274] | 183 [124–257] |
| Trajanje operacije (medijana [IQR]), min | 74 [38–127] | 96 [52–162] | 107 [62–183] | 115 [68–190] | 117 [72–180] |
| Tip operacije, n (%) | |||||
| Hirurgija dojke i endokrina hirurgija | 48 (11) | 420 (11) | 992 (13) | 1.096 (11) | 751 (12) |
| Endoskopija | 21 (5) | 134 (4) | 189 (2) | 222 (2) | 149 (2) |
| ORL | 83 (19) | 404 (11) | 936 (12) | 1.302 (14) | 1.196 (20) |
| Opšta hirurgija | 25 (6) | 344 (9) | 1.000 (13) | 1.288 (13) | 523 (9) |
| Ginekološka hirurgija | 29 (7) | 387 (10) | 982 (13) | 1.201 (12) | 669 (11) |
| Plućna hirurgija | 8 (2) | 59 (2) | 282 (4) | 476 (5) | 205 (3) |
| Neurohirurgija | 31 (7) | 332 (9) | 482 (6) | 770 (8) | 475 (8) |
| Ortopedija | 37 (8) | 562 (15) | 764 (10) | 811 (8) | 409 (7) |
| Plastična hirurgija | 44 (10) | 325 (9) | 568 (7) | 637 (7) | 748 (12) |
| Urološka hirurgija | 59 (14) | 418 (11) | 1.005 (13) | 1.523 (16) | 903 (15) |
| Vaskularna hirurgija | 52 (12) | 306 (8) | 380 (5) | 307 (3) | 103 (2) |
Skraćenice: ASA – American Society of Anesthesiologists; BMI – indeks telesne mase; HOBP – hronična opstruktivna bolest pluća; IQR – interkvartilni raspon.
Kako bi se dobila što homogenija grupa za procenu perioperativnog rizika, iz studije su isključene specifične populacije poput akušerskih pacijenata, zatim pacijenti u programu transplantacije, kao i oni podvrgnuti procedurama dnevne hirurgije, brahiterapije ili intervencijama gama-nožem. U situacijama ponovljenih hirurških zahvata, evaluiran je isključivo indeksni operativni postupak.
Klinička validacija MET skora
Centralni deo preoperativne obrade bila je samoprocena funkcionalnog kapaciteta kroz standardizovane MET pragove. Ono što ovoj studiji daje dodatnu težinu jeste aktivna uloga anesteziologa: prijavljene vrednosti nisu automatski prihvatane, već je lekar tokom preoperativnog pregleda imao diskreciono pravo da koriguje MET skor ukoliko bi procenio da pacijent daje podatke koji ne oslikavaju realni funkcionalni status.
Umesto klasične binarne podele, pacijenti su stratifikovani u pet granularnih kategorija:
- MET 1 (dispneja pri minimalnom naporu)
- MET 2–3
- MET 4–5
- MET 6–8
- MET ≥9 (sposobnost za zahtevne fizičke aktivnosti poput džogiranja)
Evaluacija ishoda i DAH parametra
Primarni cilj bio je utvrditi stopu ukupnog mortaliteta u kratkoročnom (30 dana) i dugoročnom (365 dana) intervalu. Kao ključni sekundarni parametar korišćen je DAH (Days at Home alive) za iste vremenske periode. DAH30 i DAH365 predstavljaju robustne, bolesniku usmerene kompozitne ishode koji integrišu dužinu primarne hospitalizacije, učestalost rehospitalizacija i mortalitet. U statističkom modelu, smrtni ishod unutar posmatranog prozora rezultuje DAH skorom nula, čime se dobija jasna slika o ukupnom morbiditetu i kvalitetu oporavka.
Svi podaci su prikupljani prospektivno kroz elektronske zdravstvene sisteme (TakeCare i Orbit), uz klasifikaciju operativnog rizika prema važećim ESC smernicama za nekardiohiruršku hirurgiju.
Fokus na pouzdanost podataka
Kada analiziramo studiju sa skoro 40.000 pacijenata, metodologija obrade podataka je ono što pravi razliku između „interesantnog zapažanja“ i klinički relevantnog dokaza. Autori su ovde primenili nekoliko naprednih rešenja kako bi izbegli zamke uobičajene u perioperativnim istraživanjima. Inicijalno je bio planiran standardni Coxov model (proporcionalni hazardi), ali su od njega odustali jer podaci jednostavno nisu ispunjavali stroge statističke pretpostavke. Umesto toga, korišćen je AFT model (Accelerated Failure Time) sa log-logističkom distribucijom. Ovo je bitno jer AFT model ne meri samo „rizik“, već direktno modeluje vreme do samog događaja, što daje mnogo jasniju sliku o tome koliko funkcionalni kapacitet zapravo „kupuje“ vreme pacijentu. Svi modeli su rigorozno prilagođeni za ključne kovarijate: starost, ASA fizički status, operativni rizik i BMI kategoriju.
Logistička kvantilna regresija za DAH
Analiza ishoda poput DAH-a često je problematična, jer podaci nisu pravilno raspoređeni (većina pacijenata ima visok skor, dok mali broj ima nulu). Da bi prevazišli ovo ograničenje, korišćena je logistička kvantilna regresija (LQR). Ovaj pristup je omogućio sagledavanje celokupne distribucije oporavka, a ne samo prosek. Na taj način vidimo kako MET utiče na one pacijente koji su „najosetljiviji“ (donji kvantili), što je u kliničkoj praksi često važnije od prosečnog rezultata.
Rigorozna provera kroz analize osetljivosti
Kako bi se osigurala maksimalna objektivnost, sproveden je niz dodatnih provera:
- Višestruka imputacija podataka: Iako su podaci za primarni ishod bili kompletni, za 28% pacijenata je nedostajao MET skor. Autori su koristili sofisticiranu metodu višestruke imputacije kako bi potvrdili da nedostajući podaci ne menjaju suštinu zaključaka.
- Izolacija uticaja mortaliteta: Analize su ponovljene isključivanjem pacijenata koji su preminuli, kako bi se jasno videlo koliko MET utiče na samu morbidnost i brzinu povratka kući kod preživelih.
- Vremenska zavisnost: Upoređivanjem perioda od prvih 30 dana sa periodom od 31. do 365. dana, procenjeno je da li se zaštitni efekat dobrog funkcionalnog statusa menja tokom vremena.
Sva statistička obrada urađena je u programskom okruženju R, sa pragom značajnosti od p < 0,05, što celoj studiji daje visok nivo validnosti za donošenje kliničkih odluka.
Analiza rezultata: Funkcionalni kapacitet kao nezavisni prediktor ishoda
Studija je obuhvatila impresivan uzorak od 38.293 pacijenta, od kojih je kod 72% postojao kompletan podatak o MET skoru. Očekivano, niže MET vrednosti bile su asocirane sa starijom životnom dobi i većim brojem komorbiditeta, pri čemu je najlošiji funkcionalni status najčešće beležen u vaskularnoj hirurgiji.
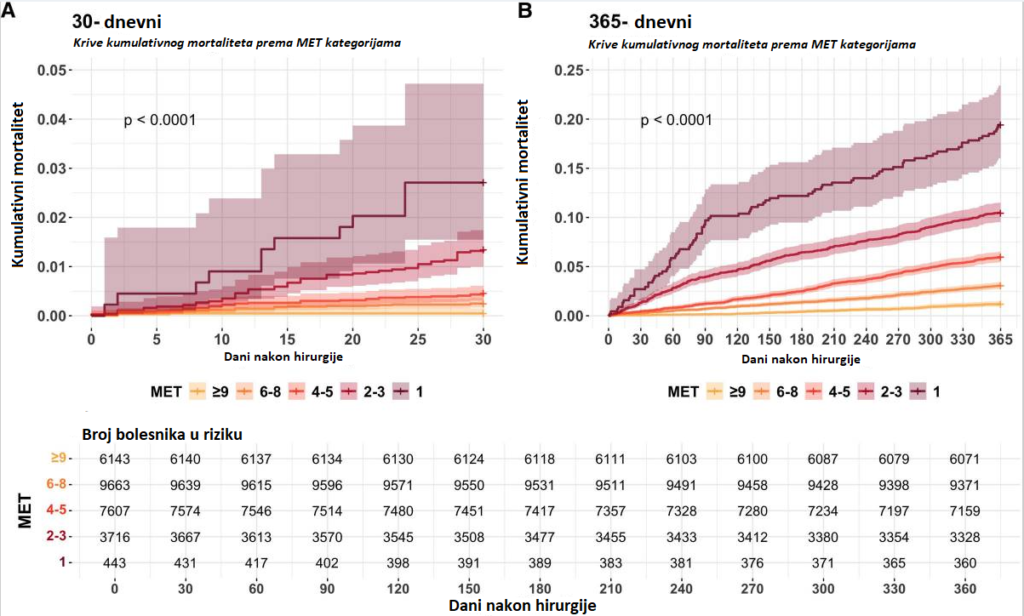
Ukupni mortalitet iznosio je 0,6% nakon 30 dana, da bi do kraja prve godine narastao na 5,4%. Kaplan-Meier analiza je jasno pokazala da je funkcionalni kapacitet statistički direktno povezan sa preživljavanjem:
- 30-dnevni mortalitet: Sve kategorije ispod MET 9 pokazale su značajno kraće vreme preživljavanja. Interesantno je da je u ovom ranom postoperativnom periodu postojalo preklapanje između susednih MET kategorija (npr. 2–3 i 4–5), što sugeriše da je inicijalni hirurški stres podjednako kritičan za sve pacijente sa redukovanim kapacitetom.
- 365-dnevni mortalitet: Ovde se uočava jasan „dose-response“ efekat. Krive kumulativne incidencije su se potpuno razdvojile za svaku MET kategoriju. Rizik je progresivno rastao sa svakim stepenom pada MET vrednosti, potvrđujući da je preoperativni funkcionalni status ključan za dugoročnu prognozu, nezavisno od vrste operacije ili inicijalnog rizika procedure.
| MET kategorije | Apsolutna razlika u mortalitetu, u % (95% CI) |
Relativna razlika u vremenu preživljavanja (bez prilagođavanja) (95% CI) |
P vrednost | Relativna razlika u vremenu preživljavanja (sa prilagođavanjem) (95% CI) |
P vrednost |
|---|---|---|---|---|---|
| 30-dnevni mortalitet | |||||
| ≥9 (referentna kategorija) | 0 | 1 | 1 | ||
| 6–8 | 0.2 (0.1–0.4) | 0.18 (0.05–0.66) | 0.010 | 0.32 (0.08–1.22) | 0.096 |
| 4–5 | 0.3 (0.1–0.5) | 0.093 (0.03–0.35) | <0.001 | 0.22 (0.06–0.86) | 0.029 |
| 2–3 | 0.6 (0.4–1.0) | 0.030 (0.01–0.12) | <0.001 | 0.11 (0.03–0.45) | 0.002 |
| 1 | 0.9 (0.4–1.8) | 0.014 (0.003–0.06) | <0.001 | 0.09 (0.01–0.41) | 0.002 |
| 365-dnevni mortalitet | |||||
| ≥9 | 0 | 1 | 1 | ||
| 6–8 | 0.8 (0.1–1.5) | 0.38 (0.29–0.50) | <0.001 | 0.75 (0.56–0.98) | 0.032 |
| 4–5 | 2.3 (1.6–2.90) | 0.19 (0.14–0.25) | <0.001 | 0.52 (0.40–0.68) | <0.001 |
| 2–3 | 3.8 (2.91–4.6) | 0.10 (0.08–0.13) | <0.001 | 0.39 (0.29–0.51) | <0.001 |
| 1 | 7.2 (5.2–9.8) | 0.05 (0.03–0.07) | <0.001 | 0.24 (0.16–0.34) | <0.001 |
DAH: Kvantifikacija postoperativnog morbiditeta
Rezultati za DAH (Days at Home alive) dodatno potvrđuju uticaj MET skora na kvalitet oporavka:
- Medijana DAH30 bila je 28,5 dana, dok je DAH365 iznosio 362,8 dana.
- Logistička kvantilna regresija je pokazala da se sa padom MET vrednosti progresivno smanjuje broj dana koje pacijent provodi kod kuće. Ovaj efekat je bio najizraženiji kod „najvulnerabilnijih“ pacijenata (donji kvantili), gde su razlike u danima bile najdrastičnije.
- Čak i kada su iz analize isključeni pacijenti koji su preminuli, razlika u DAH365 ostala je značajna u najnižim kvantilima, što ukazuje na to da loš MET skor predviđa duže primarne hospitalizacije i češće rehospitalizacije kod preživelih.
Klinička zapažanja o faktorima rizika
Jedan od najvažnijih nalaza studije je vremenska zavisnost prediktora. Dok su MET skor i operativni rizik imali najsnažniji uticaj na mortalitet u kratkom roku (0–30 dana), uticaj starosti, ASA statusa i BMI ostao je stabilan tokom cele godine. Ovo sugeriše da je funkcionalni kapacitet primarna determinanta sposobnosti pacijenta da kompenzuje neposredni fiziološki stres hirurške intervencije.
Diskusija: Da li je vreme da redefinišemo „magični prag“ od 4 MET-a?
Ova studija, kao najveća do sada sprovedena na temu samoprocene funkcionalnog kapaciteta, donosi dokaze koji bi mogli značajno uticati na naše preoperativne protokole. Ključni nalaz je postojanje jasnog „dose-response“ (gradijentnog) odnosa između MET kategorija i postoperativnog ishoda. Što je MET skor niži, rizik od mortaliteta i lošijeg DAH skora (manje dana provedenih kod kuće) raste progresivno i predvidivo. Dosadašnja literatura u ovoj oblasti bila je oskudna i često kontradiktorna. Dok su neke velike studije sugerisale da subjektivni MET skor (čak i kada je definisan kao <4) nema prediktivnu vrednost za MACE ili mortalitet, drugi istraživači su nalazili jasnu povezanost. Ova studija nudi odgovor na tu neujednačenost kroz granularnost podataka. Dok su se prethodna istraživanja uglavnom oslanjala na binarnu podelu („ispod ili iznad 4 MET-a“), ovde je korišćen model sa pet kategorija. Pokazalo se da apsolutni rizik mortaliteta godinu dana nakon elektivne hirurgije nije samo povišen, već i jasno diferenciran u svakoj MET kategoriji u odnosu na referentnu grupu (MET ≥9).
Jedan od najvažnijih zaključaka diskusije jeste da MET skor ima daleko snažniji uticaj na rane postoperativne ishode (prvih 30 dana) nego na dugoročno preživljavanje (do 365 dana). To nam sugeriše da funkcionalni kapacitet nije samo puki marker opšteg zdravstvenog stanja ili bazičnog rizika pacijenta, već direktan pokazatelj sposobnosti organizma da kompenzuje akutni fiziološki stres koji donosi hirurška trauma.
Snage i objektivna ograničenja
Naravno, studija ima i svoja ograničenja. Nedostatak specifičnih podataka o pojedinačnim postoperativnim komplikacijama delom je kompenzovan DAH parametrom, ali on ne može biti potpuna zamena. Takođe, iako su analize osetljivosti potvrdile stabilnost rezultata, opservacioni dizajn ne dozvoljava donošenje definitivnih uzročno-posledičnih zaključaka.
Zaključak
Uočena povezanost MET skora sa brojem dana koje bolesnik provodi kod kuće (DAH) dodatno naglašava klinički značaj ovog parametra. Dalja istraživanja treba da ispitaju u kojoj meri unapređenje funkcionalnog kapaciteta pre operacije (prehabilitacija) može uticati na postoperativne ishode.
Referenca: Impact of Preoperative Functional Capacity on Postoperative Mortality and Morbidity: A Prospective Cohort Study. Anesthesiology 144(3):p 525-534, March 2026. | DOI: 10.1097/ALN.0000000000005779
Napomena: Tekst predstavlja informativni prikaz objavljene naučne literature. Ne sadrži kliničke preporuke i ne može zameniti stručnu procenu lekara u realnim okolnostima. Pericardion nema finansijski niti komercijalni interes povezan sa temom ili sadržajem ovog teksta.

